Bệnh do Coronavirus 2019 (COVID-19) đã gây ra nhiều hậu quả nghiêm trọng. COVID-19 có liên quan đến phản ứng viêm của cơ thể được đặc trưng bởi nồng độ cytokine bệnh lý. Thuật ngữ ‘hội chứng bão cytokine’ có lẽ là một trong những dấu hiệu quan trọng của mức độ nghiêm trọng của bệnh COVID-19
- Furosemide thuốc lợi tiểu thải kali và những lưu ý khi sử dụng
- Ofloxacin thuốc điều trị nhiễm khuẩn và những lưu ý khi sử dụng
- Vixlatin 20mg là thuốc gì và sử dụng như thế nào?
Bệnh do Coronavirus 2019
1.Sơ lược về bệnh CORONAVIRUS 2019 (COVID-19)
Theo giảng viên Trường Cao đẳng Y Dược Pasteur Coronavirus được biết là tác nhân gây bệnh cho người và động vật. Vào cuối năm 2019, một chủng coronavirus mới – coronavirus 2 (SARS-CoV-2) đã được xác định là nguyên nhân gây ra một loạt các trường hợp viêm phổi ở Vũ Hán – một thành phố ở Trung Quốc. Căn bệnh này nhanh chóng lây lan, dẫn đến dịch bệnh khắp Trung Quốc, sau đó là một đại dịch toàn cầu. Tính đến ngày 12 tháng 3 năm 2020, tỷ lệ tử vong do coronavirus 2019 (COVID-19) trên toàn thế giới ước tính là 3,7%. Người ta ước tính rằng 5% dân số mắc bệnh sẽ phát triển các bệnh nặng cần được chăm sóc đặc biệt, thường cần đến các liệu pháp hỗ trợ điều trị. Trong nhóm bệnh nặng, tỷ lệ tử vong cao, ở mức 40–50%. Vào tháng 2/2020, Tổ chức Y tế Thế giới (WHO) đã đặt tên cho căn bệnh này là COVID-19, viết tắt của coronavirus disease 2019 (bệnh coronavirus 2019).
Chuẩn đoán dương tính với SARS-Cov-2 được thực hiện bằng chẩn đoán phân tử, điển hình là phản ứng chuỗi polymerase sao chép ngược (RT-PCR). Các dấu hiệu nhiễm bệnh điển hình thường liên quan đến sốt (98%), ho (76%), khó thở (55%), đau cơ hoặc mệt mỏi (44%). Các dấu hiệu khác có thể gặp phải bao gồm: tiết nhiều đờm (28%), nhức đầu (8%), ho ra máu (5%) và tiêu chảy (3%)…..
Trên lâm sàng, bệnh nặng được đặc trưng bởi viêm phổi (nhiễm trùng); các biến chứng bao gồm hội chứng suy hô hấp cấp tính (ARDS), chấn thương tim cấp tính, nhiễm trùng thứ phát. ARDS là một biến chứng đáng kể trong các trường hợp nghiêm trọng của COVID-19, ảnh hưởng đến 20–41% bệnh nhân nhập viện. Ngoài ra, suy tim, suy thận, tổn thương gan, sốc và suy đa cơ quan cũng đã được quan sát thấy ở COVID- 19.
2.Sự phân tầng mức độ nghiêm trọng của bệnh có thể được nhóm lại thành
- Bệnh nhẹ: những người có bất kỳ dấu hiệu và triệu chứng khác nhau của COVID-19 (ví dụ: sốt, ho, đau họng, khó chịu, đau đầu, đau cơ) trong trường hợp không có khó thở, khó thở hoặc hình ảnh ngực bất thường
- Bệnh ở mức độ trung bình: những người có dấu hiệu của bệnh đường hô hấp dưới bằng đánh giá lâm sàng hoặc hình ảnh và độ bão hòa oxy ngoại vi (SpO2 ) ≥ 94%.
- Bệnh nặng: đặc trưng bởi nhịp thở ≥ 30 nhịp / phút, SpO 2 <94%; tỷ lệ PaO2 / FiO2 nhỏ hơn 300 mmHg, hoặc thâm nhiễm phổi lớn hơn 50%.
- Bệnh nặng: những người có biểu hiện suy hô hấp (cần thở máy), sốc nhiễm trùng và / hoặc rối loạn chức năng đa cơ quan
3.Cơn bão cytokin ở bệnh nhân mắc COVID-19
Theo tin tức “Bão cytokines” hay “cytokine storm” là một thuật ngữ khoa học được sử dụng lần đầu tiên trong một bài báo khoa học vào năm 1993 miêu tả quá trình phản ứng mạnh mẽ của hệ miễn dịch trong một nghiên cứu về bệnh ghép chống lại vật chủ “Graft-versus-host disease”. Tuy nhiên, đến khoảng đầu thế kỉ 21, cụm từ này được sử dụng thường xuyên trong các nghiên cứu liên quan đến bệnh truyền nhiễm, đặc biệt là các bệnh truyền nhiễm liên quan đến virus như cytomegalovirus, Epstein-Barr virus, group A streptococus, infuenza virus, variola virus, và virus gây viêm phổi. Sau dịch cúm gia cầm H5N1 vào năm 2005, cụm từ này được giới khoa học sử dụng rộng rãi trong các nghiên cứu chuyên sâu.
Trong COVID-19, cơn bão cytokin được định nghĩa là hiện tượng giải phóng một lượng lớn các cytokin gây viêm từ các tế bào thuộc hệ thống miễn dịch. Xảy ra do bị kích thích bởi nhiều tác nhân khác nhau, đặc biệt là trong nhiễm khuẩn và phản ứng của cơ thể chống lại sự tấn công của virus. Phản ứng miễn dịch của vật chủ đối với SARS-CoV-2 rất dữ dội, do đó dẫn đến phản ứng viêm quá mức. Một số nghiên cứu phân tích từ các bệnh nhân COVID-19 chỉ ra rằng cơn bão cytokin tương quan trực tiếp với tổn thương phổi, suy đa tạng, và tiên lượng xấu. Các biểu hiện lâm sàng đặc trưng của cơn bão cytokin bao gồm: viêm toàn thân, tăng kali máu, huyết động không ổn định và suy đa cơ quan. Nếu không được điều trị kịp thời sẽ dẫn đến tử vong. Các cytokin tiền viêm liên quan đến COVID-19
Cơn bão cytokin ở bệnh nhân mắc COVID-19
4.Interferon (IFN)
IFN (loại I, II, III) là các cytokine trung tâm liên quan đến khả năng miễn dịch bẩm sinh đối với vi khuẩn và vi rút. Interferon loại I và III được tạo ra bởi tất cả các tế bào có nhân sau nhiễm virus; interferon-α chủ yếu được sản xuất bởi các tế bào bạch cầu bị nhiễm virus, interferon-β được sản xuất bởi các nguyên bào sợi. Interferon loại II (IFN-γ) được sản xuất bởi các đại thực bào, để phản ứng với các bệnh nhiễm trùng do vi rút, vi khuẩn nội bào, ….. Ngoài ra, IFN-γ được sản xuất bởi tế bào T CD4 và tế bào T tác động tế bào T gây độc tế bào (CTL) CD8 trong quá trình miễn dịch đặc hiệu với kháng nguyên. Khi liên kết với thụ thể cognate (IFNAR1 / IFNAR2 đối với interferon loại I, IFN-γR1 / IFN-γR2 đối với interferon loại II, phức hợp thụ thể IL-28R / IL-10Rβ đối với typ III — còn được gọi là interferon lambda), các interferon kích hoạt một mạng phức hợp của tín hiệu xuôi dòng dẫn đến việc kích hoạt các yếu tố phiên mã và cảm ứng vô số gen do IFN kích thích có đặc tính chống virus, chống tăng sinh hoặc điều hòa miễn dịch.
Trong COVID-19, nồng độ IFN-γ tăng tương quan với mức độ nhiễm virus . Việc giảm số lượng tế bào lympho, tăng thâm nhiễm bạch cầu trung tính vào phế nang trong phổi, cùng với IL-6, IFN-γ là chỉ số đáng tin cậy tiên lượng tình trạng xấu đi của bệnh nhân COVID-19 và cần nhập viện can thiệp ICU.
5.Yếu tố hoại tử khối u-α
Yếu tố hoại tử khối u (TNF) bao gồm 19 thành viên của protein xuyên màng loại II có thể được giải phóng khỏi màng tế bào thông qua sự phân cắt protein ngoại bào và có chức năng như các cytokine. TNF-ɑ được sản xuất bởi đại thực bào, bạch cầu đơn nhân, tế bào nội mô, bạch cầu trung tính, tế bào cơ trơn, tế bào lympho hoạt hoá, tế bào hình sao và tế bào mỡ. TNF-α có nhiều chức năng khác nhau như: trung gian cho sự biểu hiện của các gen đối với các yếu tố tăng trưởng, cytokine, các yếu tố phiên mã và các thụ thể. Trong COVID-19, TNF-α là đặc điểm nổi bật của tình trạng bệnh nhân xấu đi, gia tăng ở bệnh nhân ICU so với không ICU. TNF-α trong phổi của bệnh nhân COVID-19 tạo ra HA-synthase-2 (HAS2) trong EpCAM+ biểu mô phế nang phổi và CD31+ nội mô phế nang phổi và nguyên bào sợi. HA (hyaluronan) là nguyên nhân chính gây tràn dịch trong phế nang phổi, nguyên nhân hàng đầu gây ra quá trình khử oxy và nhập viện thở máy.
6.Interleukin
Interleukin (IL) là những cytokin phân tử nhỏ có hoạt tính cao và có chức năng khác nhau. Hầu hết IL tác động qua thụ thể cytokin và hoạt hoá lộ trình tín hiệu JAK/STAT. Cytokin đóng một vai trò quan trọng, là chất trung gian giữa các tế bào, chỉ với một lượng picomol cytokin cũng có thể gây ra các biến đổi lớn trong chuyển hóa tế bào. Nhiều tác dụng của cytokin đã được nghiên cứu như tiêu diệt vi khuẩn và hình thành miễn dịch, thu hút thực bào trong giai đoạn sớm của nhiễm trùng (các chemokin điển hình là IL-8), điều hòa quá trình miễn dịch, tham gia vào sự tăng trưởng của các tế bào tạo máu (IL-1 đến IL-38 trừ IL-8), tác động lên sự tăng trưởng và phát triển tế bào gốc, phân chia các tế bào nội môi. Hiện nay, cytokin đang được sử dụng trên lâm sàng như những chất sửa đổi đáp ứng sinh học để điều trị các rối loạn khác nhau. Các liệu pháp dựa trên cytokin đem lại tiềm năng về phương pháp điều trị mới cho bệnh ung thư, bệnh tự miễn và nhiều loại bệnh truyền nhiễm.
Trong COVID-19, bệnh nhân chụp CT phổi với viêm phổi nhiều thùy hai bên có liên quan đến việc tăng nồng độ IL-1β, IL-6, IL-7, IL-8, IL-9 trong nồng độ huyết tương. Các cytokine này được giải phóng từ các mô bị tổn thương và là những dấu hiệu nhận biết sớm.
7.IL6 trong mắt bão
IL-6 là trung tâm của đại dịch COVID-19. Thời kỳ đầu của đợt bùng phát, nồng độ IL-6 là một chỉ số đáng tin cậy để tiên lượng về mức độ nghiêm trọng của bệnh. Các nghiên cứu cho thấy nồng độ IL-6 trong huyết thanh tăng lên đáng kể ở những bệnh nhân bị COVID-19 nặng. IL-6 kết hợp với IL-6Rα và gp130 để kích hoạt chuỗi tín hiệu xuôi dòng JAK/STAT3 Kết quả của quá trình này có thể dẫn đến vô số hiệu ứng sinh học: tác động lên nhiều tế bào mục tiêu khác nhau như tế bào T, tế bào B, tế bào nội mô mạch máu, bạch cầu đơn nhân và tế bào gan gây kích thích quá trình viêm, tăng tiểu cầu do sự biệt hóa megakaryocytes thành tiểu cầu, bất thường về quá trình đông máu do tăng sản xuất thrombin từ prothrombin, kích thích tế bào nội mô mạch máu sản xuất VEGF, điều hòa sự biểu hiện của thụ thể C5a trên tế bào nội mô mạch máu để tăng tính thấm thành mạch, dẫn đến hạ huyết áp, giảm oxy máu và phù ngoại vi.
8.COVID-19 và các con đường trị liệu
Theo giảng viên Trường Cao đẳng Y Dược Hà Nội Cơn bão cytokin dẫn đến ARDS hoặc suy phổi và yếu tố quan trọng gây ra COVID-19. Việc phòng ngừa hoặc giảm thiểu cơn bão cytokin là mấu chốt để giải quyết. Hiện tại, có nhiều phương pháp điều trị hiệu quả, chẳng hạn như IFN, thuốc chẹn TNF, thuốc chủ vận thụ thể S1P1 và liệu pháp lọc máu liên tục vẫn đang được nghiên cứu.
Thanh lọc máu làm giảm mức độ toàn thân gây bệnh của các chất trung gian gây viêm. Phục hồi cân bằng nội môi miễn dịch, cụ thể là giảm nồng độ IL-6 giúp giảm tỷ lệ AKI do COVID-19 gây ra và do đó cải thiện kết quả và tỷ lệ sống sót.
Chất ức chế IL-6: Tocilizumab (TCZ), một chất đối kháng thụ thể IL-6 (IL-6R), có thể ức chế cơn bão cytokin bằng cách ngăn chặn con đường dẫn truyền tín hiệu IL-6. TCZ khi dùng cùng với corticosteroid làm giảm tỷ lệ tử vong ở bệnh nhân mắc COVID-19 nặng, mất bù hô hấp và có phản ứng viêm dữ dội. Tuy nhiên, các rủi ro liên quan đến TCZ như: nhiễm trùng nặng, giảm tiểu cầu, giảm bạch cầu và tổn thương gan cũng cần được lưu ý.
Sarilumab có cơ chế hoạt động tương tự TCZ. Tuy nhiên, vai trò của chúng trong điều trị COVID-19 vẫn chưa được chứng minh rõ ràng. Kết quả của các thử nghiệm ngẫu nhiên có đối chứng về sarilumab đang được tiến hành sẽ xác định rõ hơn vai trò của chúng trong điều trị COVID-19.
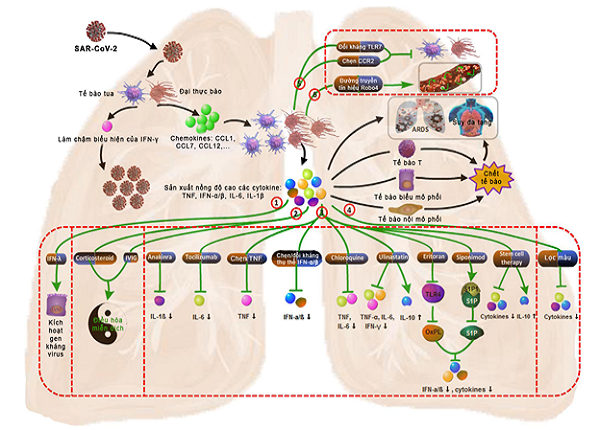
COVID-19 và các con đường trị liệu
9.Các liệu pháp khác:
Anakinra, một chất đối kháng thụ thể IL-1, ngăn chặn hoạt động của các cytokin tiền viêm IL-1α và IL-1β. Anakinra đã được báo cáo là cải thiện chức năng hô hấp và tăng tỷ lệ sống sót của bệnh nhân mắc COVID-19. Chất đối kháng thụ thể IL-1 thường làm tăng nguy cơ nhiễm khuẩn, nhưng điều này cực kỳ hiếm xảy ra đối với anakinra.
Chất ức chế Janus kinase (JAK) có thể ức chế các cytokin gây viêm và làm giảm khả năng lây nhiễm virus của các tế bào. Một nghiên cứu nhỏ không ngẫu nhiên đã báo cáo rằng, những bệnh nhân được điều trị bằng thuốc ức chế JAK có cải thiện các triệu chứng lâm sàng và các thông số hô hấp. Tuy nhiên, chất ức chế JAK cũng có thể ức chế sản xuất IFN-α, đây là yếu tố giúp cơ thể chống lại virus
Tóm lại, bài viết đưa ra cái nhìn tổng quan về sự liên quan giữa cơn bão cytokine và COVID-19, những yếu tố liên quan, hướng nhận biết và một số biện pháp để nghiên cứu trong điều trị. Tuy các phương pháp cũng như thuốc điều trị vẫn trong giai đoạn thử nghiệm lâm sàng nhưng đã mang lại hy vọng rất lớn mở ra hướng nghiên cứu, điều trị chấm dứt đại dịch COVID-19.
Xem thêm: duocsi.edu.vn


 (6 votes, average: 4,83 out of 5)
(6 votes, average: 4,83 out of 5)